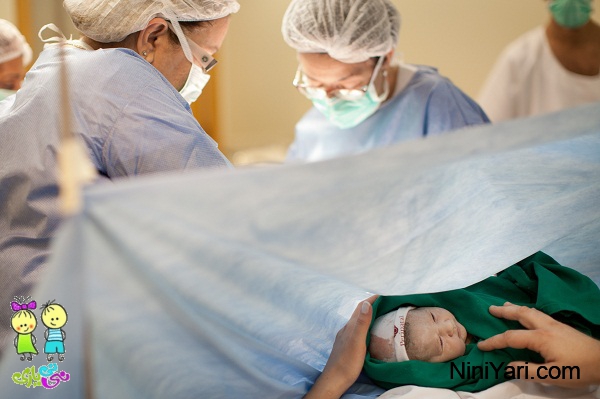
زایمان سزارین چیست ؟
هر زن بارداری آرزو دارد که وضع حملی کوتاه و به دور از مشکل داشته باشد؛ بتواند انقباضات خود را کنترل کند، به خود فشار بیاورد و بعد… یک نوزاد زیبا به دنیا بیاورد؛ اما همیشه وضع به این گونه پیش نمیرود! امروزه ۳۰% نوزادان در ایالات متحده از طریق سزارین به دنیا میآیند.
نوزاد دارای برخی از نقوص هنگام تولد است مانند هیدروسفالی که در آن آب در مغز تجمع پیدا کرده و اندازه سر بزرگتر از حد طبیعی میشود .
مادر مشکلاتی در مورد جُفت دارد. برای مثال جفت در برخی مادران در سطحی پایینتر از معمول قرار دارد و گردن رحم را میپوشاند.
مادر دچار مشکلات پزشکی است و این امر، زایمان طبیعی (واژینال) را برای او و نوزادش خطرساز میسازد برای نمونه مبتلا به ویروس ایدز یا هرپس تناسلی است.
مادر چند قلو باردار است و این امر زایمان طبیعی را ناممکن کرده است.
مادر قبلاً یک جراحی روی رحمش انجام داده یا قبلاً سزارین کرده است (با این وجود بسیاری از مادرانی که قبلاً عمل سزارین انجام دادهاند میتوانند زایمان طبیعی یا واژینال داشته باشند).
برخی از سزارینها نیز زایمانهایی اضطراری و پیشبینی نشدهای هستند که در صورت بروز مشکل حین زایمان صورت میگیرند. سزارین اضطراری در این موارد ممکن است صورت بگیرد:
وضع حمل متوقف میشود و آن گونه که باید پیش نمیرود و داروها نیز کمکی نمیکنند.
جُفت زودتر از وقت خود از دیواره رحمی جدا میشود.
بند ناف فشرده شده و راه آن بسته شود (این امر میزان اکسیژن مورد نیاز نوزاد را تحت تأثیر قرار میدهد)، همچنین ممکن است بندناف زودتر از نوزاد وارد کانال زایمان شود و راه را ببندد.
نوزاد تحت فشار است- تغییرات در ضربان قلب نوزاد بدین معنی است که او به میزان کافی اکسیژن دریافت نمیکند.
سر نوزاد یا تمام بدن او آنقدر بزرگ است که نمیتواند از کانال زایمان عبور کند.
مراحل و انواع زایمان سزارین
مراحل آماده شدن برای سزارین:
باید به مدت ۶ ساعت پیش از سزارین برنامهریزی شده، از خوردن و آشامیدن (حتی آب) خودداری کنید. اگر سزارین به صورت اورژانسی باشد، پزشک از شما میپرسد آخرین باری که چیزی خوردید یا آشامیدید چه زمانی بوده تا بر این اساس در مورد نحوۀ عمل تصمیم بگیرد.
از شما آزمایش خون گرفته خواهد شد.
اگر پزشک تشخیص دهد که در معرض خطر لخته شدن خون هستید، ممکن است حین عمل نیاز به پوشیدن جورابهای خاصی باشد.
برای شروع عمل، شکم با مادۀ ضد عفونی کننده تمیز شده و با پارچه استریل پوشانده میشود تا خطر ایجاد عفونت کاهش یابد. از آنجا که در حین عمل یک کاتتر وارد مثانه خواهد شد، مثانه باید خالی باشد.
تفاوت انواع سزارین در محل برشهایی است که در رحم ایجاد میشود. دو نوع برش که در عمل سزارین مورد استفاده قرار میگیرند عبارتند از:
برش LSCS: شامل یک برش افقی در ناحیۀ شکم و یک برش افقی در بخش پایین رحم است. این نوع برشها سریعتر بهبود یافته، کمتر دیده میشوند و در بارداریهای آینده مشکلات کمتری ایجاد میکنند.
برش کلاسیک: شامل یک برش عمودی در رحم است. برش در ناحیۀ شکم ممکن است عمودی یا افقی باشد. این نوع برش معمولاً در موارد اورژانسی یا در موقعیتهای خاص استفاده میشود مانند زمانی که جفت بسیار پایین قرار گرفته است یا نوزاد به صورت یکوری خوابیده است یا در شرایطی که نوزاد خیلی کوچک باشد. این روش ممکن است احتمال بروز مشکلات در بارداریها و زایمانهای آینده را افزایش دهد.
حین عمل زایمان سزارین
بخش اصلی عمل سزارین معمولاً ۳۰ تا ۶۰ دقیقه طول میکشد که شامل مراحل زیر است:
پزشک در ناحیۀ شکم و رحم، برشهایی با طول ۱۰ سانتیمتر ایجاد خواهد کرد.
نوزاد از طریق این برشها بیرون آورده خواهد شد. برخی اوقات ممکن است پزشک از انبرهای جراحی برای کمک کردن به خارج شدن سر نوزاد استفاده کند.
سپس نوزاد به صورت دقیق بررسی میشود.
بند ناف قطع شده و جفت جدا میگردد.
معمولا با تزریق مادهای، رحم را منقبض میکنند تا خونریزی به حداقل برسد.
برای کاهش خطر ایجاد عفونت آنتیبیوتیک تجویز میشود.
سپس لایههای عضله، چربی و پوست به یکدیگر بخیه زده خواهد شد و زخم حاصل از برش پوشانده میشود.
در اولین فرصت میتوانید نوزاد خود را بغل کنید. تماس پوست به پوست میتواند ارتباط اولیۀ شما با نوزاد را قویتر کند و شیر دادن به نوزاد را سادهتر نماید.
پس از عمل زایمان سزارین
پس از عمل سزارین به اتاق ریکاوری منتقل میشوید تا زمانی که برای انتقال به بخش آماده باشید.
اگر حین عمل تحت بیهوشی عمومی قرار گیرید، به احتمال زیاد در اتاق ریکاوری به هوش میآیید. به محض هوشیاری میتوانید نوزاد خود را در آغوش بگیرید.
هر چه زودتر شیر دادن به نوزاد را شروع کنید زیرا عمل سزارین معمولاً شروع شیر دادن را سختتر میکند.
اگر پس از عمل درد داشتید، به پزشک خود اطلاع دهید. استفاده از داروهای مسکن ممکن است تا حدی موجب خوابآلودگی شود.
پس از برطرف شدن حالت تهوع میتوانید شروع به نوشیدن مایعات کنید.
برای خوردن غذا، منتظر نظر پزشک باشید.
قدم زدن در اطراف اتاق میتواند به ریکاوری سریعتر کمک کند و از به وجود آمدن لخته خون و ورم کردن پاها جلوگیری نماید.
برای اجتناب از ایجاد لخته خون ممکن است نیاز به تزریق باشد.
پس از عمل ممکن است مصرف آنتیبیوتیک ضروری باشد.
ممکن است برای مدت کوتاهی پس از عمل، در اجابت مزاج مشکل داشته باشید. با نوشیدن مقدار زیادی آب و یا مواد غذایی فیبردار میتوانید این مشکل را برطرف کنید.
پس از برداشتن پانسمان باید محل زخم را تمیز و خشک نگهدارید. این کار به بهبودی سریعتر و کاهش خطر بروز عفونت کمک میکند.
فواید زایمان سزارین
۱- میزان درد زایمان برای سزارین: در زایمان طبیعی درد پیش از زایمان و پس از آن دیده می شود اما درد سزارین عمدتا پس از زایمان در محل برش حس می شود و به کمک مسکن های تزریقی و خوراکی می توان آن را رفع کرد.
۲- میزان استرس در سزارین: بسیار کم است.
عوارض زایمان سزارین
خونریزیهای به دنبال سزارین و عفونتهای محل عمل و رحم تقریبا ۲ برابر بیشتر از زایمان طبیعی است و برخلاف تصور عموم افراد، سلامت مادر در سزارین بیشتر در معرض خطر قرار میگیرد.
بیهوشی نیز میتواند مشکلاتی را برای مادر به وجود آورد. سزارین در هر صورت یک عمل جراحی است و به دنبال آن مشکلاتی ناشی از جراحی نیز برای مادر پیش خواهد آمد که ممکن است سلامت مادر را تهدید کند. ضمن اینکه پس از سزارین ممکن است چسبندگیهایی داخل شکم مادر به وجود آید. بخصوص زمانی که بیمار چند نوبت سزارین شده باشد، احتمال این مشکل بیشتر شده و باعث دردهای زیاد زیر شکم و داخل شکم مادر میشود و درمان قطعی هم برای آن وجود ندارد.
از دیگر عوارض سزارین میتوان به مشکلات ادراری مانند سوزش ادرار، عفونتهای ادراری و درد ناحیه مثانه پس از سزارین اشاره کرد.
شادابی پس از زایمان طبیعی
مهمتر از این موارد سرحالی و شادابی مادر پس از زایمان طبیعی است. مادری که زایمان طبیعی میکند، همان روز پس از زایمان به راحتی میتواند کارهای مربوط به خود و بچه را انجام دهد، ولی کسی که سزارین میکند چند روز باید کاملا استراحت کند.
دردهای پس از سزارین نیز خیلی زیاد است به طوری که مادر نیاز به مسکن پیدا میکند. در حالی که به صورت معمولی و طبیعی مادر ۷ تا ۸ ساعت قبل از زایمان طبیعی درد خواهد داشت، اما در مورد سزارین این دردها چند روز ادامه پیدا میکند.
مادر میتواند پس از فقط یکبار سزارین، زایمان طبیعی داشته باشد. اما مادران اغلب این نکته را نادیده میگیرند. در چنین شرایطی ممکن است خانمی ۲ یا ۳ بار تحت جراحی قرار گیرد و همین مساله باعث میشود احتمال چسبندگیها و دردهای ناشی از آن هم بیشتر شود. این چسبندگیها هم خود میتوانند مشکلاتی از جمله مشکلات گوارشی را برای بیمار به وجود آورند. و علاوه بر هزینه بالای این عمل ، میزان مرگ مادران سزارینی، ۳ برابر مادرانی است که به صورت طبیعی زایمان می کنند.
مراقبتهای بعد از زایمان سزارین
به طور معمول بیمارانی که تحت جراحی سزارین قرار می گیرند تا ۲ روز بعد از جراحی در بیمارستان می مانند و این بستگی به وضعیت آنها و نظر پزشک دارد. پرستار در ابتدا هر ساعت یک بار طبق دستورپزشک به بیمار سر می زند و وضعیت مادر را کنترل می کند. علایم حیاتی چک می شود. شکم لمس می شود تا میزان سفتی رحم مشخص شود. همچنین میزان خو ن ریزی کنترل شده و به اطلاع پزشک می رسد. ممکن است مادر دارای ترشحات خونی از واژن باشد که اولین بار که از جا برمی خیزد مقدار زیادی از این ترشحات خونی دفع شوند که ۳ تا ۴ روز اول به رنگ قرمز روشن است. نحوه سرفه کردن و تمرینات تنفسی به مادر آموزش داده می شود تا مایعات جمع شده در ریه ها تخلیه شود. این امر در صورتی که بی هوشی شما از نوع عمومی بوده باشد بسیار حایز اهمیت است. دقت کنید که هنگام سرفه (و نیز عطسه و خنده) دست ها یا یک بالش کوچک را روی شکم بگذارید. اگر همه چیز نرمال باشد، سرم و سوند ادراری در عرض ۱۲ ساعت پس از جراحی برداشته خواهد شد.
برحسب تشخیص پزشک ۱۲ تا ۲۴ ساعت ناشتا بودن لازم است. در روز اول به علت نفخ و تجمع گاز در شکم بهتر است از مایعات استفاده شده و تا دو روز غذای سبک تر مصرف شود. از آنجا که حرکات روده بعد از جراحی کند می شود، گاز در روده تجمع می یابد. حرکت کردن و راه رفتن به سیستم گوارش کمک می کند تا مجددا فعالیت خود را از سرگیرد. اگر ناراحتی مادر زیاد باشد و یا تهوع و عدم دفع گاز داشته باشد، باید توسط پزشک معالج معاینه شود.
پس از سزارین شما نیز مثل زایمان طبیعی با در آغوش گرفتن فرزندتان احساس سرخوشی و در عین حال خستگی خواهید داشت ولی هم زمان زخمی هم روی شکم دارید و در دوره نقاهت پس از یک جراحی شکمی بزرگ هستید. اگر برای سزارین تحت بی هوشی عمومی قرار گرفته اید نیاز به مسکن دارید. ممکن است بلافاصله پس از جراحی به شما داروهای مسکن تزریقی تجویز شود. ممکن است هر چند ساعت داروی ضددرد به صورت تزریق یا شیاف دریافت کنید. درهیچ شرایطی از اینکه درخواست مسکن کنید، خجالت نکشید.هر چه بیشتر صبر کنید، کنترل درد مشکل تر می شود. به علاوه، هر چه راحت تر و آرام تر باشید، شیر دادن و به راه افتادن برای خودتان آسان تر خواهد بود ولی اگر به روش موضعی اپیدورال سزارین شده اید معمولا کاتتر اپیدورال به پمپ مسکن متصل است و تا ۲۴ ساعت بعد از سزارین کاملا بدون درد خواهید بود و سپس کاتتر خارج خواهد شد. معمولا نیازی به آنتی بیوتیک ندارید، مگر اینکه پزشک معالج تجویز کرده باشد.
پس از مرخص شدن می توانید برحسب نظر جراح حمام کنید. اگر از پانسمان های ضدآب استفاده کرده اید اصولا نیازی به پانسمان مجدد در محل برش ندارید، اما نکته مهم بعد از حمام کردن خشک کردن محل عمل است که می توانید با سشوار محل را کاملا خشک کنید. بسیاری از پزشکان بر این موضوع توافق دارند که حمام کردن پس از سزارین مشکلی ندارد و حتی می تواند آثار آرام بخشی هم داشته باشد. آب گرم می تواند ترمیم ناحیه زخم و تورم را بهتر کند. حمام کردن همچنین خستگی و تنش را از شما دور می کند اما ممکن است پزشک تشخیص دهد که حمام کردن تا زخم شکمی بهتر نشده حتی تا یک هفته به تاخیر بیفتد. در این مورد حتما نظر پزشک تان را بپرسید.
ممکن است بلافاصله پس از جراحی احساس گیجی و تهوع داشته باشید که این تهوع حتی ممکن است ۴۸ ساعت هم طول بکشد ولی اگر همراه با بی حالی و سرگیجه مداوم بود باید به پزشک ارجاع دهید. برخی مادران ممکن است احساس خارش بدن را داشته باشند، مخصوصا آنهایی که از طریق اپی دورال یا اسپینال بی حسی دریافت کرده اند. در این صورت باید به پزشک اطلاع دهید تا داروی ضدخارش برای تان تجویز کند.
همانند سایر مادرانی که طبیعی زایمان کرده اند، مادرانی که سزارین کرده اند هم می توانند خودشان به فرزندشان شیر بدهند؛ مگر اینکه پزشک، این کار را منع کرده باشد. یعنی به دلایلی مادر داروی خاصی دریافت می کند که در شیر او ترشح می شود. در این صورت هم مادر باید شیرش را بدوشد تا فرآیند تولید شیر در او متوقف نشود. اگر مانعی برای شیردهی نباشد، از پرستار بخواهید که به شما آموزش دهد چگونه در وضعیت خوابیده به پهلو به نوزاد شیر دهید.
مادران باید به خاطر داشته باشند که سزارین یک عمل جراحی بزرگ شکم است. بنابراین احساس درد در محل برش سزارین معمولی است. محل برش ممکن است کمی برآمده و برجسته بوده و از رنگ پوست تان تیره تر باشد. عطسه، سرفه یا سایر فعالیت هایی که در محل شکم فشار ایجاد نماید، در روزهای اول دردناک خواهد بود ولی روز به روز و رفته رفته بهتر خواهید شد. برای کاهش درد مادر باید دو طرف محل عمل را با دست یا بالش یا پتو نگه دارد تا درد او هنگام سرفه کردن کمتر شود.
معمولا در روز جراحی و روز بعد از آن به مادر توصیه می شود که از تخت خارج شود. هنگامی که در تخت هستید، با حرکت دادن و کشیدن ساق ها و چرخاندن مچ پا خون را در ساق پا به جریان بیندازید. در روز بعد از عمل باید با کمک همسرتان یا پرستار چند بار در اتاق قدم بزنید. این امر به گردش خون در بدن کمک می کند، از تنبلی روده ها می کاهد و خطر لخته شدنه خون را در ساق پا کاهش می دهد. در ابتدا ممکن است حتی رفتن به دستشویی غیرممکن به نظر برسد ولی حرکت کردن در بهبود شما اهمیت خاصی دارد. می توانید برنامه راه رفتن را طوری تنظیم کنید که پس از دریافت مسکن باشد تا درد کمتری احساس کنید.
احتمالا در عرض ۷ تا ۱۰ روز بعد مادر باید به پزشک مراجعه کند ولی چنانچه دراین مدت هر مورد غیرطبیعی داشت باید به پزشک خود حتما اطلاع دهد.
چه مواقعی باید سزارین انجام شود؟
فیلم زایمان زایمان طبیعی
فیلم زیر مراحل زایمان طبیعی ،نحوه ورود جنین در لگن و لحظه تولد نوزاد را نشان می دهد.
مراحل زایمان طبیعی
پایین رفتن رَحِم به سمت لگن (lightening)
دو هفته یا بیشتر قبل از زایمان سر جنین در اکثر زنان اوّلزا تا لبه لگن نزول میکند ولی در زنان مولتیپار این امر تا ابتدای زایمان صورت نمیگیرد. بدیهی است که فشار حاصله بر روی مثانه اغلب باعث تکرر ادرار میشود.
زایمان کاذب (false labor)
در طی هفته های ۸-۴ حاملگی رحم انقباضات غیر منظم پیدا میکند که بدون درد هستند و به صورت گاه و بیگاه (اسپورادیک) و موزون (ریتمیک) و با شدت خفیف ظاهر میشوند در ماه آخر حاملگی این انقباضات ممکن است بیشتر و گاهی اوقات هر ۲۰-۱۰ دقیقه و با شدت بیشتری تکرار شوند که انقباضات براکستون هیکس بوده و زایمان کاذب نامیده شده و همراه با دیلاتاسیون و افاسمان پیشرونده نیستند ولی در سه ماهه سوم این انقباضات را باید از زایمان زودرس، افتراق داد.
افاسمان گردن رحم (Cervical effacement)
قبل از شروع زایمان معمولا سرویکس در نتیجه افزایش محتوای آب و لیز کلاژن، نرم میشود افاسمان و نازک شدن سرویکس وقتی رخ میدهد که سرویکس بخشی از سگمان تحتانی شود. در نتیجه افاسمان توپی موکوسی داخل مجرای سرویکس ترشح میشود و بنابراین شروع زایمان ممکن است با عبور مقدار کم موکوس آغشته به خون از واژن (Bloody show) مورد توجه قرار گیرد.
خصوصیات زایمان طبیعی
|
چندزا (multipara) |
اوّلزا (primipara) |
ویژگی ها |
|
۱۰-۲ ساعت |
۶ تا ۸ ساعت |
طول مرحله اول |
|
۲/۱ سانتی متر |
۱ سانتی متر |
سرعت دیلاتاسیون سرویکس در طول فاز فعال |
|
۵ تا ۳۰ دقیقه |
۳۰ دقیقه تا ۳ ساعت |
طول مرحله دوم |
|
صفر تا ۳۰ دقیقه |
صفر تا ۳۰ دقیقه |
طول مرحله سوم |
مراحل زایمان
۱ ـ شروع زایمان حقیقی (دردهای حقیقی) تا دیلاتاسیون کامل سرویکس
۲ ـ دیلاتاسیون کامل سرویکس تا تولد نوزاد
۳ ـ تولد نوزاد تا خروج جفت
۴ ـ خروج جفت تا زمان تثبیت حال بیمار معمولا ۶ ساعت پس از زایمان
مرحله اوّل زایمان
۱ ـ فاز نهفته که طی آن افاسمان سرویکس و دیلاتاسیون اوّلیه رخ میدهد.
۲ ـ فاز فعال که در آن دیلاتاسیون سرویکس سریعتر صورت میگیرد.
در نتیجه نیروهای انقباضی عضله رحم (میومتر) و فشار عضو نمایش و یا پرده های جنینی در مرحله اوّل سرویکس بداخل سگمان تحتانی کشیده میشود.
طول مرحله اوّل
در خانم های اوّلزا، طول مرحله اوّل بیشتر از زنان چندزا است. طول این مرحله ممکن است تحت تاثیر عواملی نظیر داروهای آرام بخش و استرس قرار گیرد.
فاز فعال
زمانی آغاز میشود که سرویکس در حضور انقباضات رحمی منظم به میزان ۴-۲ سانتی متر دیلاتاسیون پیدا کند.
اقدامات بالینی در مرحله اوّل
وضعیت مادر
اگر مادر در وضعیت ایستاده باشد ارزیابی متناوب سلامتی جنین باید صورت گیرد و عضو نمایش در زمان پارگی پرده باید آنگاژه شده باشد. در حالت خوابیده باید تشویق به حالت خوابیده به پهلو شود، تا از پرفوزیون واحد رحمی جفتی اطمینان حاصل شود.
تجویز مایعات
به علت کاهش تخلیه معده در حین زایمان بهتر است که از مصرف مایعات خوراکی اجتناب شود برای هیدراته کردن بیمار از کریستالوئیدها استفاده میشود.
مهیا نمودن بیمار
استفاده از تنقیه و تراشیدن ناحیه عانه و آماده کردن پوست بسته به نظر پزشک است. در بیمارانی که دچار یبوست هستند و مقادیر زیادی مدفوع در معاینه لگنی در رکتوم لمس میشود باید تنقیه صورت گیرد.
ارزیابی های آزمایشگاهی
ارزیابی هموگلوبین و هماتوکریت و Crossmatch و گروه خون و RH در صورت نامشخص بودن و نمونه ادراری از نظر دفع پروتئین و گلوکز
مونیتورینگ مادری
نبض و فشار خون و تعداد تنفس و درجه حرارت در زایمان طبیعی هر۲-۱ ساعت اندازه گیری شود. برونده ادراری و دریافت مایعات وریدی باید به دقت تحت نظر باشد.
مونیتورینگ جنینی
در بیماران بدون عوامل خطر قابل ملاحظه، ضربان قلب جنین در فاز فعال مرحله اوّل، هر ۳۰ دقیقه و در مرحله دوّم هر ۱۵ دقیقه یک بار باید سمع شود.
در بیماران دارای عوامل خطر در مرحله اوّل هر ۱۵ دقیقه و در مرحله دوّم هر ۵ دقیقه یک بار باید سمع گردد.
فعالیت رحمی
انقباضات رحمی باید هر ۳۰ دقیقه از لحاظ فرکانس و مدت و شدت، ارزیابی شود. در بیماران پرخطر این انقباضات همراه با ضربان قلب جنین بررسی میشود و این مورد در بیمارانی که از اکسیتوسین برای تسریع زایمان استفاده میشود واجد اهمیت است.
معاینه واژن
در فاز نهفته اگر پرده ها پاره شده باشد معاینات واژن باید محدود باشد به علت جلوگیری از خطر عفونت داخل رحمی در فاز فعال هر ۲ ساعت سرویکس باید از نظر افاسمان دیلاتاسیون جایگاه و Position عضو نمایش و وجود molding یا Caput معاینه شود. در صورتی که بیمار احساس فوری بیرون رانده شدن جنین را دارد یا ضربان قلب جنین کند میشــود (در مواقع پرولاپس بندناف) باید معاینات اضافی انجام شود.
آمنیوتومی
پارگی عمدی یا مصنوعی پرده ها اطلاعاتی راجع به حجم مایع آمنیوتیک و وجود مکونیوم میدهد و باعث افزایش انقباضات رحمی میشود. اگر زایمان طولانی شود خطر کوریوآمنیونیت وجود دارد و اگر عضو نمایش آنگاژه نشده باشد خطر پرولاپس بند ناف وجود خواهد داشت.
مرحله دوّم زایمان
در آغاز مرحله دوّم با هر انقباض جنین به پایین رانده میشود. نزول جنین باید به دقت تحت نظر باشد در پرزانتاسیون سفالیک شکل سر جنین در طی زایمان تغییر میکند (molding) درجاتی از molding برای زایمان لازم است ولی در molding CPD بیشتر است.
Caput
ورم موضعی و ادماتو پوست سر جنین که به علت فشار سرویکس روی عضو نمایش از سر جنین بوجود میآید. مرحله دوّم در اوّلزاها از ۳۰ دقیقه تا ۳ ساعت و در چندزاها ۳۰-۵ دقیقه طول میکشد. بطور متوسط در اوّلزا ۵۰ دقیقه و در چندزا کمتر از ۲۰ دقیقه طول میکشد.
مکانیسم زایمان
شش حرکت، جنین را قادر میسازد تا خود را با لگن مادر وفق دهد:
۱ ـ نزول
نزول توسط نیروی انقباضی رحمی علاوه بر تلاش مادر و جاذبه زمین، در صورتی که مادر ایستاده باشد، صورت میگیرد.
۲ ـ فلکسیون
فلکسیون ناقص قبل از زایمان و در نتیجه تون طبیعی عضلات جنین بوجود میآید ولی در طول زایمان مقاومت حاصل از سرویکس، به دیواره های لگن و کف لگن باعث فلکسیون بیشتر ستون فقرات گردنی میشود و چانه جنین به قفسه سینه میرسد. در وضعیت OP ممکن است فلکسیون رخ ندهد.
چرخش داخلی
در پوزیسیون OA سر جنین با قطر عرضی یا مایل وارد لگن شده چرخش پیدا میکند طوری که اکسیپوت به سمت سمفیز پوبیس میچرخد. این چرخش زمانی رخ میدهد که سر جنین به عضلات کف لگن برخورد میکند و هنگامی که عضو نمایش به سطح خارهای ایسکیال میرسد تکمیل میشود. در OP اکسیپوت به سمت عمق ساکروم میرود.
اکستانسیون
سر خم شده در پوزیسیون OA در لگن نزول مییابد و چون خروجی واژن رو به بالا و جلو میباشد قبل از این که سر بتواند از آن رد شود اکستانسیون باید صورت گیرد پس از آن Crowning (ظاهر شدن فرق سر جنین در دهانه متسع رحم در حین زایمان) حاصل میشود. در این زمان Station + 5 حاصل میشود و سر با اکستانسیون سریع خارج میگردد. ایجاد اپیزیوتومی ممکن است به کاهش مقاومت پرینه و اجتناب از پارگی پرینه کمک کند. در OP سر از طریق ترکیبی در فلکسیون و اکستانسیون خارج میشود.
چرخش خارجی
در OA و OP سری که خارج شده به پوزیسیون اوّلیه خود به زمان آنگاژمان بر میگردد تا در امتداد پشت و شانه های جنین قرار گیرد. چرخش بیشتر سر هنگامی رخ میدهد که شانه ها چرخش داخلی پیدا کنند تا خود را با محور قدامی خلفی لگن در یک امتداد قرار دهند.
بیرون رانده شدن
بدنبال چرخش خارجی شانه قدامی از زیر سمفیز پوبیس خارج شده و بعد شانه خلفی و بعد تنه بیرون میآید.
اقدامات بالینی در مرحله دوّم : اقدامات زیر باید صورت گیرد:
وضعیت مادر
در هر وضعیتی به جز طاقباز مادر میتواند زور بزند. بیمار پرایمی در حالت Crowning و بیمار مولتی وقتی که دیلاتاسیون کامل شده به روی تخت وضع حمل برده میشود.
زور زدن رو به پایین
با هر انقباض مادر، نفس خود را حبس کرده و زور میزند به خصوص در زنانی که بی حسی موضعی دریافت کرده اند چون حواس رفلکسی آن ها مختل شده است، باید از مادر خواست که در هنگام انقباض رحم، زور بزند.
مونیتورینگ جنین
ضربان قلب جنین هر ۵ دقیقه یک بار در بیماران پر خطر باید ارزیابی شود. کند شدن ضربان قلب جنین در حین انقباض (فشار روی سر یا بند ناف) و طبیعی شدن آن بعد از انقباض طبیعی است.
وضع حمل جنین
بیمار در وضعیت لیتوتومی قرار میگیرد پوست ناحیه فرج و مقعد و پایین شکم و ران ها شسته میشود. وضع حمل در وضعیت طاقباز و خم کردن ران ها صورت میگیرد. ولی کسانی که تغییر شکل مفاصل هیپ یا زانو دارند در وضعیت خوابیده به پهلوی چپ صورت میگیرد در وضعیت Crowning برش اپیزیوتومی داده میشود. ولی گاهی اوقات تحقیقات نشان داده است که اپیزیوتومی باعث پارگی های درجه ۳ و ۴ میشود و متعاقبا باعث بی اختیاری معقدیِ گاز یا مدفوع شود. برای تسهیل وضع حمل سر جنین از مانور ریتگن استفاده میشود. در این مانور دست راست که با یک حوله پوشیده شده فشار رو به بالا بر جسم پرینه متسع و سپس چانه جنین وارد میکند و با دست چپ فشار رو به پایین بر اکسیپوت وارد میشود فشار رو به بالا اکستانسیون سر را افزایش داده و فشار رو به پایین از اکستانسیون سریع سر جلوگیری کرده و وضع حمل را کنترل میکند. به محض خروج سر سوراخ های بینی و دهان باید توسط ساکشن از خون و ترشحات تخلیه شود. ولی اگر دیسترس جنینی یا مایع آغشته به مکونیوم وجود داشت باید ساکشن حلق و بینی به طور کامل صورت گیرد و از ایجاد Gasping و آسپیراسیون محتویات حلق، جلوگیری نمود.
پس از پاک شدن راه های هوایی باید وجود بند ناف دور گردن را چک کرد اگر بند ناف شل وجود داشت از روی سر جنین دور میکنیم ولی اگر سفت بود میتوان آنرا بین دو کلامپ قطع کرد. بدنبال خروج سر شانه قدامی توسط فشار بر پایین بر سر و چرخش خارجی خارج شده و سپس شانه خلفی توسط فشار بر بالا روی سر خارج میشود. پس از وضع حمل اگر نوزاد، پایین تر از کانال باشد خون از جفت بداخل بدن او منتقل میشود. در این حالت اگر کلامپ بندناف بیشتر از ۲۰-۱۵ ثانیه طول بکشد باعث هیپربیلیروبینمی نوزاد میشود. سپس نوزاد زیر دستگاه گرمکن مخصوص قرار میگیرد.
مرحله سوم زایمان
بلافاصله پس از وضع حمل نوزاد، سرویکس و واژن باید از نظر پارگی بررسی شوند. توصیه میشود این معاینه قبل از خروج جفت انجام شود زیرا پس از خروج جفت خونریزی رحمی میدان دید را محدود میکند.
وضع حمل جفت
معمولا در عرض ۱۰ـ۲ دقیقه پس از پایان مرحله دوّم، صورت میگیرد فشار روی فوندوس برای تسریع این کار مناسب نیست چون ممکن است باعث عبور سلول های جنینی بداخل جریان خون مادر شود.
علائم جدا شدن جفت
– جریان خون تازه از واژن
– بلند شدن طول بندناف
بالا رفتن فوندوس رحم
سفت و کروی شدن رحم
فشار روی سمفیز پوبیس و فوندوس جهت اطمینان از نزول جفت به داخل واژن ضروری است. بعد از خروج جفت باید نسبت به باقی ماندن تکه های جفت و خونریزی محل چسبندگی آن دقت شود.
انفوزیون داخل وریدی ۲۰ واحد اکسیتوسین و ماساژ رحمی باعث کاهش خونریزی میشود. جفت باید معاینه شود تا از جدا شدن کامل آن و یا وجود ناهنجاری ها اطمینان حاصل شود.
پارگی ها
درجه اوّل : پارگی در اپیتلیوم واژن یا پوست پرینه
درجه دوّم : گسترش پارگی به بافت های ساب اپیتلیال یا پرینه با یا بدون درگیری عضلات پرینه
درجه سوم : پارگی اسنفنکتر مقعد
درجه چهارم : پارگی به مخاط رکتوم رسیده باشد.
مرحله چهارم
فشار خون، تعداد نبض و خونریزی رحمی باید به دقت کنترل شود. خونریزی پس از زایمان به صورت شایع در این دوران رخ میدهد که معمولا به خاطر شُل شدن رحم، باقی ماندن قطعه های جفت یا پارگی های ترمیم نشده رخ میدهد. هماتوم واژن به صورت درد لگنی ظاهر میشود. افزایش تعداد نبض که نامتناسب با فشارخون است نشانه هیپوولمی است.
القاء و تحریک زایمان
القاء (Induction) روندی اسـت که طــی آن زایمـان بـه طریقـه مصنوعـی آغـاز میشـود. تحریـک (augmentation) تحریک مصنوعی زایمانی است که به طور خودبخود آغاز شده است افاسمان و نرم شدن سرویکس قبل از شروع زایمان خودبخود رخ میدهد ولی در القاء باید مهیا شدن سرویکس قبل از القاء صورت گیرد چرا که موفقیت وابسته به این تغییرات در سرویکس میباشد. روش های مکانیکی و فارماکولوژیک خاصی برای مهیا نمودن سرویکس وجود دارد.
یکی از این روش ها کاربرد موضعی پروستاگلاندین ها به صورت ژل پروستاگلاندین E2 به داخل سرویکس یا پروستاگلاندین واژینال است، گرچه گاهی اینها باعث تحریک بیش از حد رحمی میشود. روش دیگر قرار دادن لامیناریا میباشد. جدا کردن کوریوآمنیون از سگمان تحتانی رحم با دست لزوما شروع زایمان را تسریع نمیکند ولی پاره کردن مصنوعی و عمدی پرده ها ممکن است فعالیت رحمی را افزایش دهد.
در کل القاء زایمان قبل از زمان ترم، فقط وقتی بکار میرود که استمرار حاملگی با خطر قابل ملاحظه ای برای مادر و جنین همراه باشد. در این موارد میتوان ظرف ۴۸ـ۲۴ ساعت با استفاده از گلوکوکورتیکوئیدها بلوغ ریه های جنین را تسریع نمود. در هنگام ترم در مورد پارگی زودرس پرده ها میتوان از القاء استفاده کرد. در غیر این صورت القاء در زمان ترم بطور مرسوم مناسب نیست.
تکنیک القاء و تحریک
ارزیابی احتمال موفقیت در القاء و تحریک با استفاده از معاینه لگن و تعیین امتیاز Bishop صورت میگیرد.
در امتیاز بالا (۱۳-۹) احتمال وضع حمل واژینال زیاد است. در امتیاز پایین > 5 احتمال موفقیت حــدود ۸۰-۶۵ درصد است. قبل از آغاز القاء ، گروه خون بیمار باید تعیین شده باشد.
انفوزیون اکسیتوسین
چند نکته باید در این روش مورد نظر قرار گیرد:
· اکسیتوسین باید به صورت وریدی مصرف شود تا در صورت هیپرتونی رحم به سرعت قطع شود. توضیح اینکه نیمه عمر آن ۵-۳ دقیقه است و پس ۳۰-۱۵ دقیقه از قطع دارو اثرات آن بطور کامل از بین میرود.
· انفوزیون باید به صورت رقیق استفاده شود و از یک راه فرعی به داخل راه وریدی اصلی جریان یابد تا در صورت لزوم راه فرعی را قطع کرده بدون این که راه اصلی قطع شود.
· دارو بهتر است از طریق پمپ، انفوزیون شود.
· القاء زایمان نباید بیش از ۷۲ ساعت صورت گیرد. در صورت وجود دیلاتاسیون و افاسمان پرده ها پاره میشوند اگر ظرف۱۲ ساعت پیشرفت کافی حاصل نشد ممکن است C/S توصیه شود.
· اگر پیشرفت کافی در زایمان بوجود آمد سرعت و غلظت انفوزیون را میتوان طی مرحله دوّم کاهش داد. دو برنامه برای القاء وجود دارد : دوز پایین (۴ـ۱ میلی واحد در دقیقه) و دوز بالا (۶۰-۴ میلی واحد در دقیقه) فاصله زمانی هر بار افزایش نباید کمتر از ۲۰ دقیقه باشد تا از خطر تحریک بسیار شدید (هیپراستیمولیشن) جلوگیری شود.
در هنگام زایمان خودبخودی رحم حساسیت بیشتری نسبت به اکسیتوسین در مقایسه با زایمان القاء شده دارد و بنابراین بهتر است از دوز پایین و افزایش تدریجی تر و کندتر استفاده شود.
آمنیوتومی
آمنیوتومی سنتز و ترشح پروستاگلاندین را تحریک میکند. در مجموع القاء رسیدن عضو نمایش به سگمان تحتانی را تسهیل میکند در نتیجه اگر پرده ها بعدا پاره شود احتمال پرولاپس بند ناف را کاهش میدهد.
موارد وجوب (اندیکاسیون) و ممنوعیت (کنتراندیکاسیون) های القاء زایمان
۱۱۱۱۱۱۱۱
عوارض اکسیتوسین
۱ ـ هیپراستیمولاسیون و پیدایش دیسترس جنینی ناشی از ایسکمی و در حالات نادر پارگی رحم
۲ ـ اثرات آنتی دیورز و باز جذب آب از فیلتره گلومرولی و به ندرت مسمومیت با آب و بروز تشنج و اغماء
۳ ـ مصرف طولانی مدت اکسیتوسین باعث خستگی عضله رحم (عدم پاسخدهی به دارو) و آتونی رحم پس از زایمان (هیپوتونی) میشود که خطر خونریزی را افزایش میدهد.
نفاس
عبارتست از دوره ۶ هفته ای پس از زایمان که اعضای تناسلی و فیزیولوژی مادری به حالت غیر بارداری بر میگردد.
کوچک شدن رحم
در طی ۳ هفته رحم از وزن ۱۰۰۰ گرم به ۲۰۰-۱۰۰ گرم میرسد و سرویکس سفت میشود.
ترشحات رحم
لوشیاروبرا (lochia rubra) که به خاطر وجود اریتروسیت ها میباشد و قرمزرنگ است. Lochia alba پس از ۴-۳ روز بوجود میآید و بی رنگ شده و در روز دهم سفید یا زرد میشود. بوی بد ترشحات احتمال آندومتریت را مطرح میکند.
سیستم قلبی ـ عروقی
بلافاصله پس از وضع حمل افزایش در مقاومت عروقی داریم برون ده قلبی و حجم پلاسما طی ۲ هفته به دوران قبل از بارداری بر میگردد.
تغییرات روانی ـ اجتماعی
درجات خفیفی از افسردگی پس از وضع حمل نسبتا شایع است و به دو دلیل هیجانی و هورمونی است.
بازگشت قاعدگی و تخمک گذاری
در مادران غیرشیرده ظرف ۸-۶ هفته قاعدگی بر میگردد. در زنان شیرده ممکن است تا چند ماه تخمک گذاری صورت نگیرد ولی باید Contraception مناسب صورت گیرد.
بررسی زایمان، وضع حمل و نفاس طبیعی جهت آشنایی زنان باردار
علائم شروع زایمان عبارتند از:
درد ناحیه زیر شکم و یا کمر که به تدریج طول مدت درد بیشتر و فاصله بین آن کوتاه تر میشود.
بروز هر نوع ترشح خونی از واژن یا مهبل
آبریزش از مهبل یا واژن
فرآیند زایمان معمولاً به سه مرحل تقسیم می شود :
مرحلۀ اول : از زمان شروع دردهای زایمانی تا باز شدن کامل دهانۀ رحم می باشد .
مرحلۀ دوم : از باز شدن کامل دهانۀ رحم تا خروج نوزاد می باشد .
مرحلۀ سوم : از خروج نوزاد تا خروج جفت می باشد .
مرحله اول:
مرحله اول نیز سه قسمت دارد : دردهای ابتدایی، دردهای فعال ، مرحلۀ انتقالی . تمامی مرحلۀ اول ممکن است ۱۲-۱۴ ساعت برای شکم اولها و ۵-۶ ساعت برای مادرانی که قبلاً هم زایمان کرده اند طول بکشد . نیروی انقباضات رحمی ، دهانۀ رحم را باز می کند و میزان این باز شدن معمولاً با سانتیمتر بیان می شود که در معایتۀ داخلی که با یک یا دو انگشت صورت میگیرد ، تعیین می شود . باز شدن کامل دهانۀ رحم ۱۰سانتی متر می باشد .
دردهای ابتدایی : از شروع انقباضات واقعی زایمانی تا هنگامی که دهانۀ رحم ۴ سانتی متر باز شده باشد می باشد .
دهانۀ رحم علاوه بر باز شدن ، نازک هم شده است . این قسمت معمولاً از همۀ مراحل قابل تحمل تر می باشد . و از آنجایی که این قسمت از مرحلۀ اول حدود ۶ ساعت طول میکشد ، بسیاری از خانم ها ترجیح می دهند این مرحله را در منزل به سر ببرند . باز شدن دهانۀ رحم در این مرحله بسیار کندتر از مرحلۀ بعدی است . برای مثال برای عبور ۲ سانتی متر به ۴ سانتی متر زمان بسیار بیشتری می برد تا این که از ۶ سانتی متر به ۸ سانتی متر بروید ، هر چند که در هر دو ، ۲ سانتی متر پیشرفت کرده اید.
درد های فعال : از زمانیست که دهانۀ رحم ۴ سانتی متر باز شده تا هنگامی که به ۷ سانتی متر برسد . وقتی که دهانۀ رحم ۶ سانتی متر باز شد ، انقباضات بسیار قوی تر گردیده اند و دفعات آنها نیز بتدریج افزایش می یابند و زمان بیشتری به طول می انجامند . برای مثال هر دو دقیقه یک انقباض ۶۰ثانیه ای ممکن است رخ دهد . در این مرحله احتمالا ًاحساس گرمی می کنید ، دهانتان خشک می شود ، کمی خسته می شوید و کمرتان نیز درد می گیرد . بهتر است مرتب تغییر وضعیت بدهید ولی به پشت نخوابید . مرتب ادرار کنید( ساعتی یکبار ) و در صورت امکان حولۀ گرمی به کمرتان بگذارید . صورتتان را بشویید ( برای رفع احساس گرما ) و نفسهای عمیق بکشید .
مرحلۀ انتقالی : زمانی است که دهانۀ رحم ۸ سانتی متر باز شد تا وقتی که به ۱۰ سانتی متر برسد . این مرحله به عقیدۀ بسیاری زنان ، دردناک ترین مرحله است و البته خوشبختانه کوتاه ترین مرحله ( معمولاً ۹۰-۲۰ دقیقه طول می کشد ) در این مرحله احساس دفع مدفوع بشما دست می دهد و این نشان می دهد که سر جنین به راست رودۀ شما فشار می آورد و نزدیک زایمان هستید .
سایر علامتهای این مرحله عبارتند از : تحریک پذیری ، نشانۀ خونی ، لرز ، تهوع و استفراغ ، گرفتگی پا و تعریق ( البته ممکن است هیچ یک از این علامتها را نداشته باشید ). سعی کنید بدنتان را شل کنید و نفسهایتان را سریع تر کنید . اگر احساس گیجی می کنید ، درون دستهای بسته تان تنفس کنید . مرتب تغییر وضعیت دهید و در صورت نیاز هیچ اشکالی ندارد که سر و صدا کنید .
ناگهان یک احساس کاملاً متفاوتی به شما دست می دهد . شما یک فشاری در لگنتان حس می کنید و یک تمایل غیر قابل کنترل برای زور زدن به شما دست می دهد . اما اگر دهانۀ رحمتان ۱۰ سانتی متر باز نشده باشد نباید زور بزنید چرا که باعث صدمه زدن به دهانۀ رحم خود می شوید .
با فشارهای شما و انقباضات رحمی ، سر جنین پایین تر می آید و به کف لگن فشار وارد می کند بطوری که با عضلات خارجی این ناحیۀ لگن ، بنام پرینه ، مماس می گردد . همچنانکه سر جنین به آرامی پرینه را متسع می سازد ، شما هم یک احساس ناراحت کننده کشیدگی و سوزش در این منطقه می کنید . خوشبختانه این احساس فقط لحظه ای است چونکه فشار سر جنین به پرنیه یک نوع بی حس
ی طبیعی ایجاد می کند . این مرحله یک مرحلۀ بسیار بحرانی برای جنین شما می باشد . البته اینجا آخر کار نیست ممکن است این مرحله طولانی شود و تا خروج کامل جنین ۹۰ دقیقه طول بکشد ولی معمولاً کوتاه تر است مخصوصاً اگر در این مرحله عمل چیدن پرنیه ( اپیزیاتومی ) توسط ماما یا پزشک صورت گیرد که باعث می شود مرحلۀ دوم سریع تر انجام شود و فشار کمتری به سر جنین وارد گردد و از پارگی احتمالی عضلات این ناحیه ( که ترمیم آن ها نیز مشکل تر می باشد ) جلوگیری کند . بعد از اتمام مرحلۀ سوم ، با انجام چند بخیه اپیزیاتومی ترمیم می شود . معمولاً در همۀ شکم اولها این اقدام ( اپیزیاتومی ) صورت می گیرد و اکثر شکم دوم ها نیز بی بهره نیستند ولی شکم سوم ها به بعد معمولاً احتیاجی به این عمل ندارند چرا که عضلات پرنیه شل تر شده اند و مقاومت چندانی در مقابل عبور جنین نشان نمی دهند و مرحلۀ خود به خود سریع تر صورت می گیرد .
جنین در این مرحله چگونه است ؟
با شروع و پیشرفت دردهای زایمانی ، سر جنین ( که در روزها یا هفته های آخر بارداری وارد لگن شده بود ) به عریض ترین قسمت لگن حرکت می کند و در این حین مرتب تغییر وضعیت می دهد و می چرخد و البته به مثانه و راست رودۀ شما بیشتر فشار وارد می شود .
در طی زایمان و بیشتر در مرحلۀ دوم ، جمجمۀ جنین تحت فشار بدن شما قرار می گیرد و بطور مرتب تغییر شکل می دهد . به همین علت اگر سر نوزادتان کشیده به نظر می رسد و یا قسمتی از آن به نظر تغییر شکل یافته می رسد ، نگران نباشید چون این حالت به علت همین فشارهای لگن به سر جنین ایجاد شده است و بعد از یکی دو روز کاملاً برطرف می شود . استخوان های جمجمۀ جنین در همه جا کاملاً سفت نشده اند و نقاط نرمی بنام فونتانل و یا ملاج در جلو و پشت سر نوزاد وجود دارند . این نقاط نرم به استخوان های جمجمه اجازه می دهند که برخی نقاط بر روی هم بخوابند و در مجرای زایمانی بهتر جای گیرند .
بطور طبیعی نوزاد با سر به دنبا می آید . البته می تواند با پاها ، باسن ، صورت و ابرو ( حالتی بین سر و صورت ) نیز به دنیا بیاید ولی مطلوب ترین حالت همان حالت سر می باشد و از حالتهای مختلف سر ، حالتی بهتر و شایع تر از بقیه است که صورت به پشت مادر باشد .
زایمان نوزاد با پاها ( بریچ ) تقریباً ۳% کل زایمان ها را تشکیل می دهد . در این حالت البته زایمان طولانی تر و مشکل تر خواهد بود ( مخصوصاً درد کمر ) . زایمان طبیعی در این حالت هم برای شما دردناک تر خواهد بود ، هم برای جنین پر خطرتر و البته برای ماما یا پزشکتان هم مشکل تر . بیشتر حالتهای بریچ را سزارین می کنند ( مخصوصاً در شکم اول ها و شکم دوم ها ) .
مرحلۀ دوم : تولد نوزاد
برای زایمان احتمالاً شما را به اتاق زایمان و تخت زایمان راهنمایی می کنند ( گاهی با برانکارد می برند ) . احتمالاً تخت زایمانی را در مطب ماما یا پزشکتان دیده اید ، بیشتر شبیه به صندلی بزرگ و بلندی است که دو پایه در انتها دارد که پاهای شما را روی آنها قرار می دهند . ناحیۀ تناسلی شما با مواد ضد عفونی کننده شسته می شود و روی شکم و پاهایتان پارچه های استریلی پهن می گردد .
هنگامی که دهانۀ رحمتان ۱۰ سانتی متر باز شد ، ماما یا پزشکتان به شما می گوید که می توانید به طرف پایین زور بزنید ( معمولاً بطور ناخود آگاه چنین احساسی را خواهید داشت ) . بهتر است زور زدن شما همراه با یک بازدم آهسته باشد . بیش از ۶-۵ ثانیه نفستان را حبس نکنید . در صورتی که پس از ۳۰ دقیقه پیشرفتی نکرده اید و جنین نزول نکرده است ( پایین نیامده است ) ، وضعیت سر پا نشستن نیز می تواند کمک کند . نزول جنین در مجرای زایمانی به کمک فشارهای شما و انقباضات ماهیچه های شکمی و دیافراگم ( عضله کف قفسه سینه ) صورت می پذیرد . هر چند این مجرا حدود ۱۰ سانتی متر بیشتر نیست ولی ممکن است ۲۰ دقیقه تا دو ساعت ( در زایمان های مشکل ) طول بکشد تا او این مسیر را طی کند .
هنگامی که سر جنین کاملاً پایین آمد و به پرنیه فشار آورد ، اپیزیاتومی می تواند انجام گیرد . آخرین انقباض قبل از زایمان سر ، احتمالاً باعث یک احساس سوزش و کشیدگی می شود . بعد از تولد سر ، یک شانه و سپس شانۀ بعد و بلافاصله بقیه بدن به دنیا می آید . قسمت مشکل زایمان در درجۀ اول همان سر می باشد . زایمان شانۀ اول نیز مقداری ایجاد درد می کند اما بقیۀ بدن تقریباً به بیرون لیز می خورد .
معمولاً دهان و بینی نوزاد تمیز می شود و شما برای اولین بار صدای گریۀ او را می شنوید ( که هیجان انگیزترین مرحلۀ زایمان و حتی عمرتان می باشد !) در این مرحله نوزاد هنوز از طریق بند ناف به شما متصل است . ماما یا پزشکتان بند ناف را در دست می گیرد و هنگامی که ضربان آن تمام شد اول با دو پنس آن را می بندد و سپس می چیند . سپس یک گیرۀ پلاستیکی در فاصلۀ ۳-۲ سانتی متری شکم نوزاد ، بر روی بند ناف می بندد و بقیۀ آن را می چیند .
از عجایب خلقت است که پس از آن همه سختی و درد و خستگی و احتمالاً بی خوابی ، با تولد نوزاد ، تقریباً همۀ دردها از بین می روند . بخصوص هنگامی که نوزاد کوچک و قشنگ تان را ( که ۹ ماه در انتظار دیدارش بودید ) می بینید ، همۀ درها حتی فراموش می شوند !
البته توجه دارید که کل مدت دردهای ناراحت کننده زایمان طبیعی شاید به اندازۀ مدت یک دندان درد ساده باشد ! ولی متأسفانه همیشه آن چنان از دردهای زایمانی و شدت و مدت آن ها نقل شده است که باعث وحشت مادران جوان می گردد.
فورسپس و واکیوم ( زایمان با دستگاه )
برخی مواقع ممکن است دردهای زایمانی به خوبی پیشرفت کند ولی در انتها خروج جنین با کمی اشکال مواجه شود و یا از این لحاظ مشکلی نباشد منتها به علت زجر جنین و یا حالت اضطراری دیگری خروج سریع جنین اجباری باشد . در این حالت ممکن است پزشکتان تشخیص دهد که استفاده از فورسپس و یا واکیوم بهتر از اجرای سزارین باشد و البته در بسیاری از موارد هم همینطور است و عوارض آنها کمتر سزارین می باشد ، البته تنها هنگامی که شرایط استفاده از این وسایل وجود داشته باشد که این تشخیص را باید به عهده پزشکتان بگذارید .
یک فاکتور مهم در هنگام به کار بردن هر دو وسیله این است که باید شرایط اجرای سزارین اورژانس مهیا باشد چرا که ممکن است از این وسایل نتیجه به دست نیاید و بیمار فوراً باید تحت عمل سزارین قرار گیرد . احتمال عدم موفقیت با واکیوم بیشتر از فورسپس می باشد و ایجاد ضربه به پوست سر جنین بیشتر است .
مسأله ای که حائز اهمیت است این است که اگر به پزشکتان اعتماد دارید ، مطمئن باشید او فقط در جایی که لازم و ضروری است از فورسپس و یا واکیوم استفاده می کند و همیشه سلامت شما و نوزادتان را نسبت به همه چیز ارجح می داند .
مرحلۀ سوم : خروج جفت
جفت عضوی است که در طول حاملگی به دیوارۀ رحم متصل است و از طریق بند ناف به جنین وصل می باشد . مسئولیت تغذیه و اکسیزن رسانی به جنین و دفع ضایعات جنین به عهده جفت می باشد .
پس از تولد نوزاد ، انقباض رحم متوقف می شود و می تواند پس از آن همه فعالیت کمی استراحت کند . پس از چند دقیقه دوباره منقبض می شود. این انقباضات جفت را از دیوارۀ رحم جدا کرده و آن را به بیرون هدایت می کنند که معمولاً با خروج مقداری خون نیز همراه می باشد .
پس از خروج جفت ، ماما یا پزشکتان اقدام به ترمیم اپیزیاتومی می کند ( در صورتی که انجام شده باشد ) بخیه ها را با نخهای قابل جذب انجام می دهند که در عرض ۲۰-۱۵ روز جذب می شوند . نوزادتان کاملاً بررسی می شود و به شما داده می شود . بهتر است هر چه زودتر او را شیر دهید . این کار هم ارتباط عاطفی نوزاد و مادر را تقویت می کند ، هم جریان شیر زودتر برقرار می شود و هم رحم زودتر به حالت اولیه بر می گردد ( به علت هورمون های مترشحه در اثر مکیدن پستان ) .
حداقل تا دو ساعت در زایشگاه خواهید ماند و ماما یا پرستار آن بخش، خونریزی رحمی شما را کنترل می کند . در صورتی که رحم شما منقبض شد و خونریزی تان کنترل گشت ، شما را به اتاقتان در بخش منتقل می کنند .
هر چند پس از آن همه تلاش احساس خستگی می کنید ولی احتمالاً برای خوابیدن بیش از اندازه هیجان زده هستید و بعد از خبر دادن به فامیل و آشنایان حتماً بیشتر از هر کاری تمایل دارید عضو جدید خانواده تان نگاه کنید و او را تجلیل نمایید و البته هر کسی هم به دنبال شباهت تازه وارد عزیز با خود می باشد .
فواید زایمان طبیعی
فواید روانی زایمان طبیعی :
۱ – احساس خوشایند از توانایی در زایمان طبیعی
۲ – احساس مشارکت در زایمان و درک نحوه تولد نوزاد
۳ – احساس تسلط و حاکم بودن بر اتفاقات حین زایمان
۴ – احساس برقراری ارتباط فوری و پیوند احساسی با نوزاد پس از وضع حمل
۵ – احساس رضایت از پذیرفتن مسؤولیت های مادرانه و مراقبت از نوزاد
فواید زایمان طبیعی برای نوزاد :
۱- از آنجا که فواید تغذیه طبیعی با شیر مادر مورد توجه است سزارین برای مادرانی که مایلند نوزادانشان را با شیر خود تغذیه کنند مشکل ساز خواهد شد . اغلب زنانی که زایمان طبیعی میکنند بلافاصله پس از تولد نوزاد تغذیه با شیر خود را آغاز میکنند و شیردهی در زنانی که سزارین میشوند با تاخیر آغاز می گردد.
۲ – با این که در زمینه خطرات جراحی سزارین،بحث بیشتری روی عوارض جانبی سوء بر روی مادر متمرکز شده است قطعاً برای نوزاد نیز بیخطر نیست شاید بتوان گفت: خطرناکترین عارضه جانبی جراحی سزارین برای نوزاد، نارسی است، اصطلاح نارسی عموماً برای شرح دادن وضعیت نوزادی به کار میرود که به دلیل انتخاب زمان نادرست زمان سزارین، نارس به دنیا آمده است .
مشخص شده است که نوزادانی که به روش سزارین انتخابی به دنیا میآیند به میزان چشمگیری در معرض خطر ابتلا به RDS ( سندرم دیسترس تنفسی ) هستند .
۳ – هنوز هم در اغلب بیمارستانها برای جراحی سزارین بیهوشی عمومی صورت میگیرد و متاسفانه داروی به کار رفته برای بیهوشی مادر از طریق جفت به بدن نوزاد میرسد . در این صورت گاهی نوزاد لمس و فاقد واکنشهای لازم به دنیا میآید .
۴ – یکی دیگر از عوارضی که به نظر میآید بر اثر سزارین در نوزاد بروز کند فقدان ایجاد فشار بر روی دستگاه تنفسی است در این حالت تخلیهی مایع از اعماق ریه نوزاد ،به طور کامل صورت نمیگیرد .
به همین دلیل بروز مشکلات تنفسی در نوزادانی که به روش سزارین به دنیا آمده اند در مقایسه با زایمان طبیعی بیشتر است .
عوارض زایمان طبیعی
خانمها اطلاعات متفاوت و متنوعی درباره این موضوع میدانند . اما آنها ممکن است به اشتباه از عوارض زایمان طبیعی نکاتی بشنوند و به سزارین روی آورند.کلا بارداری باعث بروز مشکلات و اختلالاتی در سیستم ادرار و مدفوع میشود. مشکلاتی مانند افتادگی مثانه و به دنبال آن تکرر و مشکلات ادراری و از طرفی دیگر مشکلات مدفوع . البته این مشکلات همیشه در زایمان طبیعی به وجود نمیآید، اگرچه به دنبال زایمان طبیعی این عوارض بیشتر است.
افتادگی مثانه به معنی تغییراتی است که در بافت ناحیه مثانه ایجاد شده و مادر را در سالهای آینده دچار مشکلات ادراری به شکل بیاختیاری ادرار میکند ـ در مواقعی خاص که به خودش فشار میآورد مانند سرفه کردن ـ البته این حالت ممکن است در کسانی که حتی زایمان نکردهاند نیز پیش بیاید، ولی در میان کسانی که تعداد حاملگیهای بیشتری داشته باشند ۴ و ۵ دفعه زایمان شایعتر است، بخصوص اگر زایمانها به صورت طبیعی باشد.
عفونت و خونریزی از دیگر مشکلات زایمان طبیعی است. پارگی محل زایمان یا پارگی مسیر دفع مدفوع نیز از دیگر عوارضی است که ممکن است به علت زایمان طبیعی روی دهد. ولی این مشکلات بندرت پیش خواهند آمد و بسیار نادر هستند. در حقیقت میتوان گفت چند ماه پس از زایمان طبیعی مشکل خاصی برای سلامت مادر پیش نمیآید.
مراقبتهای بعد از زایمان طبیعی
بسیاری از خانم ها پس از زایمان به فکر سلامتی بدن خود نیستند؛ در حالی که مراقبت و مواظبت های پس از زایمان برای هر خانمی به مراتب بیشتر از مراقبت های قبل از زایمان است.
تا ۴۰ روز هر روز یک وعده و ترجیحا در صبحانه از خوراک کله پاچه استفاده نمایید.
سعی کنید از جگر وکباب سیخی در وعده های روزانه استفاده نمایید .
از جوانه گندم داخل سوپ یا سالاد بی بهره نمانید.
مصرف رازیانه خشک همراه با دوغ یا ماست بسیار مطبوع و مفید است.
از سالاد کاهو فراوان استفاده کنید
آلو و انجیر که داخل آب خیس شده میل کنید .
تره و شنبلیله به صورت سبزی خوردن یا کوکو .
هفت تا هشت لیوان شیر روزانه بسیاری از کاستی های بدن را جبران میکند.
روزی سه مرتبه درجه حرارت گذاشته شود ، اگر از ۵/۳۷ بیشتر و سینه ها سفت نبود با پزشک خود تماس بگیرید و اگر سینه ها سفت بود ، از قسمت بالا به طرف سینه دوشیده ، از کمپرس حوله و آب گرم استفاده کنید.
روزی دو مرتبه درلگن پر از آب که روی اجاق به مدت ۱۵ دقیقه جوشیده و گرم شده همراه با یک قاشق سوپ خوری نمک بنشینید سپس گازی را که از داروخانه تهیه کرده را کمی بتادین زده و به بخیه های خود بزنید و گاز را دور انداخته و یک گاز روی پوشک گذاشته واستفاده کنید .
دوش ایستاده گرفته و سپس از شکم بند پس از زایمان استفاده کنید ، بعلاوه ورزش های بعد از زایمان
در صورت زرد شدن نوزاد ، شیر مادر را قطع کرده و قند آب فروان داده شود و به پزشک کودکان مراجعه کنید .
روی ناف بچه را یک گاز استریل آغشته به بتادین گذاشته و یک گاز تمیز روی آن گذاشته و از سرجی فیکس برای ثابت ماندن آن استفاده کنید .
بعد از یک هفته و بعد از ۴۰ روز به پزشک زنان مراجعه کنید .
تا دو هفته از توالت فرنگی ویا وسیله ای که توالت معمولی را به فرنگی تبدیل کند استفاده شود.
زایمان در آب ، زایمان طبیعی بدون درد در آب
قرار داشتن جنین در کیسه آب رحم مادر در دوران بارداری ، عامل آشنایی آن با محیط آبی محیط خارج است. زایمان در آب یک زایمان طبیعی است که ضمن درد کمتر نیازی به استفاده از داروهای بیحسی ندارد. در روش زایمان در آب با استفاده از آب با دمای ۳۷- ۳۴ درجه و relaxation عضلات، یک زایمان طبیعی اما بدون درد در آب گرم صورت میگیرد.از مزایای این روش درد کم و عدم استفاده از داروهای بیحسی است ولی در این روش خطر بروز مشکلات تنفسی به جهت ورود آب به ریه نوزاد و عفونت و خونریزی برای مادر وجود دارد. راه کاهش خطرات ناشی از زایمان در آب، حضور مامای باتجربه و کنترل لحظه به لحظه شرایط زایمان و وضعیت مادر و نوزاد است. همچنین شرایط لازم جهت انجام این نوع زایمان، سلامت کامل مادر و جنین و اعلام رضایت کامل مادر از طریق پر نمودن رضایتنامه است…
در زایمان طبیعى ، براى اینکه فرآیند زایمان زودتر به پایان برسد و مادر درد کمترى تحمل کند، به او آمپول فشار تزریق میشود، اما در زایمان در آب به تزریق آمپول فشار نیازى نیست، زیرا آب به دلیل خاصیتى که دارد موجب تنظیم انقباضات میشود. نیاز کمتر به اپیزیوتومى (برش ناحیه پرینه) در این روش است (گاهى براى اینکه نوزاد راحت تر به دنیا بیاید، لازم است برش کوچکى در ناحیه پرینه ایجاد شود.) اما در زایمان در آب به این برش نیازى نیست. آب حالت ارتجاعى و انقباضى بیشترى به عضلات دهانه رحم میدهد و در برخى موارد که لازم است دهانه رحم حدود چند میلیمتر دیگر باز شود، نیازى به اپیزیوتومى نیست.
در زایمان طبیعى ، بسیار پیش میآید که فرآیند زایمان کند و گاه حتى متوقف میشود. در این مواقع، عامل زایمان مجبور به مداخلات پزشکى و گاهى نیز انجام سزارین میشود. ازجمله مداخلات پزشکى میتوان به تزریق اکسى توسین (آمپول فشار)، داروهاى تسکیندهنده و مخدر، ضداسپاسمها، انجام جراحى، استفاده از دستگاه مکنده براى بیرون کشیدن نوزاد، استفاده از فورسپس (چنگک)، یا انجام سزارین نام برد؛ اما حین زایمان در آب، در اکثر موارد، به اینگونه مداخلات پزشکى نیازى نیست.
کاهش نیاز به مسکنها : ازجمله خواص دیگر آب خاصیت آرامش بخشى آن است. آب تا حد قابلتوجهی موجب آرام شدن عضلات میشود و بنابراین به استفاده از مسکنها نیازى نیست. درد زایمان یکی از شدیدترین دردهایی است که بشر در طول سالیان عمر خود تجربه نموده و زایمان در آب یکی از راههای رسیدن به زایمان بیدرد است.
مزایای زایمان در آب
نبایدهای زایمان در آب
زایمان طبیعی بدون درد چگونه است ؟
قرنهاست که مادران، نوزادان خود را به دو شکل طبیعی و سزارین به دنیا میآورند. امروزه روشی برای انجام زایمان طبیعی ابداع شده که طی آن سعی میشود مادر بدون تحمل درد زیاد، نوزاد خود را به دنیا بیاورد. این روش، زایمان طبیعی با بی حسی اپی دورال میباشد.
بی حسی اپیدورال چیست؟
این نوع بی حسی، درد مداوم در قسمت تحتانی بدن فرد را سرکوب میکند و این امکان را به فرد میدهد که بدون بی هوشی درد خود را احساس نکند.
اگر خانم بارداری بخواهد نوزاد خود را با بی حسی اپیدورال به دنیا بیاورد، داروهای ضد درد (با تشخیص متخصص بیهوشی) از طریق لولهای به منطقهای خاص در ناحیه ستون فقرات او (نخاع) وارد میشود.
این داروها، پیامهای دردی را که از نخاع به طرف مغز میروند، سرکوب میکنند. استفاده از این روش برای کاهش درد در حین زایمان طبیعی در ایالات متحده بسیار رایج است. بنابراین بسیاری از زنان اقدام به زایمان طبیعی با این روش میکنند. لازم به ذکر است که تزریق داروی ضد درد به ناحیه ستون فقرات باید توسط متخصص بیهوشی انجام بگیرد.
چگونه این کار انجام میشود؟
متخصص بیهوشی، پشت مادر باردار را مواد خاص ضدعفونی میکند و سپس سوزن توخالی را وارد استخوانهای کوچک ستون فقرات میکند. هنگامی که سوزن در فضای اپیدورال قرار گرفت، لولهای نازک را که کاتتر نام دارد در این فضا قرار میدهند و سوزن را بر میدارند.
سپس داروی ضد درد را از طریق لوله نازک کاتتر وارد بدن مادر میکنند و چون اعصاب انتقال دهنده حس درد، سرکوب میشوند درد فرد کاهش پیدا میکند.
بنابراین مادر با تحمل کمترین درد حاصل از انقباضات رحمی و خروج نوزاد از رحم میتواند خاطره خوبی از زایمان طبیعی داشته باشد.
انجام تنفس عمیق از طریق بینی باید توسط مادر انجام بگیرد.
چه زمانی میتوان از اپی دورال در طی زایمان طبیعی استفاده کرد؟
هر خانم بارداری میتواند در هر مرحله از مراحل زایمان خود درخواست بی حسی اپی دورال داشته باشد.
اکثر زنان باردار هنگامی طلب دریافت این بی حسی را دارند که درد زایمان شدید شده است و دهانه رحم معمولا بین ۵ تا ۶ سانتی متر باز شده است.
لوله وارد شده برای تزریق بی حسی اپی دورال میتواند تا آخر زایمان و خروج جفت در بدن مادر باقی بماند و حتی میتواند درد ناشی از بخیه ها را تسکین دهد.
آیا داروهای بی حسی اپیدورال بر جنین اثر میگذارند؟
زایمان طبیعی بدون درد با وارد کردن دارو از طریق لوله ای نازک به ناحیه ستون فقرات مادر انجام میپذیرد، اما آیا این داروها بر سلامت جنین اثر میگذارند؟
باید گفت که برخی داروهای استفاده شده در بی حسی اپی دورال در دوزهای بالا (بیش از ۱۰۰ میکروگرم) میتوانند از جفت عبور کنند و بر جنین اثر کنند؛ مثلا بر تنفس جنین اثر کند و او را دچار مشکل سازد.
نشانههای درد واقعی زایمان
ارتباط زناشویی پس از زایمان
با زایمان دوره نه ماهه انتظار برای تولد نوزاد با همه تغییراتی که یک خانم باردار حس می کند به پایان رسیده است. بسته به اینکه نوع زایمان طبیعی باشد یا سزارین زمانی طول می کشد تا وضعیت مادر به حال اول بازگردد.
بسیاری از همسران دوست دارند بدانند که بهترین زمان برای از سرگیری روابط زناشویی چه زمانی است. شاید متعجب شوید اگر بفهمید که محدودیت در تجدید و دوباره از سرگیری رابطه ی جنسی پس از زایمان تا حد زیادی از روی مصلحت مردمی بوده است. هیچگونه تحقیق علمی در این زمینه صورت نگرفته است تا زمان وقفه ی معینی را توصیه کند. با مراجعه به مطلب زمان مناسب برای برقراری رابطه زناشوئی پس از زایمان اطلاعات دقیق تری در این زمینه کسب خواهید کرد.
فیلم زایمان طبیعی زایمان طبیعی بدون درد کاردستی کودک تزیین جشن تولد بچه ها آموزش بافت کلاه کودک بافتنی کودک فیلم آموزش بافت کلاه کودک لیف قلاب بافی بچگانه دوخت لحاف سیسمونی الگوی عروسک نمدی نقاشی میوه ها کشیدن ماشین شروع غذای کمکی مدل لباس عروس دخترانه درمان تنبلی تخمدان با طب سنتی




با همه فواید زایمان طبیعی ولی من می ترسم ، نمی تونم خودم رو راضی کنم برای زایمان طبیعی .
عزیزم درد زایمان زودگذره . این اشتباه ما زنهای ایرانیه . من خودم با زایمان طبیعی بچه ام رو به دنیا آوردم و خیلی هم راضی هستم
فیلم زایمان طبیعی خیلی خوب بود . می خواستم بدانم تو کدام بیمارستان همسرم می تواند در اتاق زایمان کنارم باشند ؟
سلام من پرستارم نمیشه خانم اجازه داده نمیشه
زایمان طبیعی بهتر است چون هم به مادر وهم به بچه آسیب نمیرسد ولی در عمل سزارین خطر مرگ وجوددارد
سلام من دو بار سزارین کردم انهم در خصوصی ترین بیمارستان با هزینه گزاف اشتباه بزرگیه چون بچههام بریچ بودند راه حلش فقط سزارین بود خانمهایی که می تونن طبیعی زایمان کنند نرن طرف عمل جراحی خیلی اشتباس عوارض زیادی داره.
زایمان به صورت سزارین اگر توسط دکتر حاذق وبا تجربه باشه خیلی بهتره،ریسک نکنید ،چون خیلی مواقع دیدم وشنیدم که زایمان قراربوده به صورت طبیعی باشه اما بعداز کلی درد کشیدن میگن باید سزارین بشه،ریسک نکنید
سلام ،زایمان طبیعی چیزی که خداوندقرارداده واسه ما زن هااووووووونقدرفوایدواسه مادرونوزادداره که ارزش ریسک کردن داره واقعا وتامجبورنشدید هیچ وقت شکم خودتونازیرتیغ نبرید
فقط زایمان طبیعی گول حرفای ادمای راحت طلب ونخورید وشکم ودل وروده خودتونا زیرتیغ نبرید زایمان طبیعی ارزش ریسک کردن وداره
سلام.عزیزم زایمان طبیعی اصلٵ چیز وحشتناکی نیست من یک زایمان طبیعی داشتم و این تجربه به من ثابت کرد که استرس قبل از زایمان و تصورات اشتباهی که از زایمان طبیعی داریم باعث میشه که بترسیم.پس استرس از درد زایمان خیلی بدتره